


Desarrollada por la startup brain4care, la tecnología consiste en un sensor no invasivo que detecta micromovimientos del hueso del cráneo, vinculados a los latidos del corazón, y los transforma en una señal que permite monitorear la complacencia y la dinámica intracraneal (imagen: brain4care/divulgación)
Estudio realizado en un hospital de São Paulo (Brasil) sugiere que el análisis de la complacencia intracraneal mediante una tecnología desarrollada con apoyo de la FAPESP puede reducir la mortalidad, las secuelas neurológicas, el tiempo de hospitalización y los reingresos hospitalarios
Estudio realizado en un hospital de São Paulo (Brasil) sugiere que el análisis de la complacencia intracraneal mediante una tecnología desarrollada con apoyo de la FAPESP puede reducir la mortalidad, las secuelas neurológicas, el tiempo de hospitalización y los reingresos hospitalarios
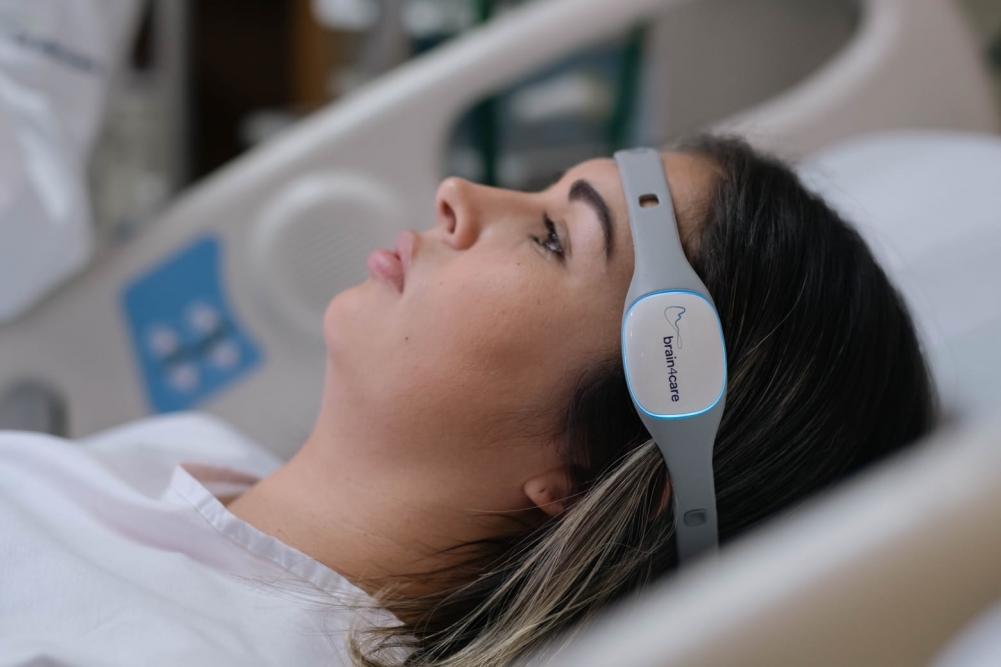
Desarrollada por la startup brain4care, la tecnología consiste en un sensor no invasivo que detecta micromovimientos del hueso del cráneo, vinculados a los latidos del corazón, y los transforma en una señal que permite monitorear la complacencia y la dinámica intracraneal (imagen: brain4care/divulgación)
Por Roseli Andrion | Agência FAPESP – En la terapia intensiva neurológica, todos aprenden pronto que el cerebro no espera: el órgano más sensible del cuerpo humano puede sufrir daños irreversibles tras pocos minutos de hipoxia grave; en comparación, un músculo soporta horas sin oxígeno. Para evitar este deterioro de las neuronas, es necesario actuar con rapidez y precisión.
En este escenario, las decisiones médicas a menudo se basan en los pocos indicadores que se muestran en los monitores de la Unidad de Cuidados Intensivos (UCI). Y la experiencia clínica puede traer sorpresas desconcertantes: incluso cuando los parámetros indican estabilidad, el cerebro puede seguir en sufrimiento.
Esto inquietaba al médico intensivista Carlos Nassif. Incluso cuando todo indicaba que el tratamiento seguía el protocolo correcto –con presión intracraneal (PIC) dentro del límite considerado seguro, presión arterial y presión de perfusión cerebral (PPC) adecuadas–, algunos pacientes presentaban signos de deterioro neurológico. “Tenía pacientes con todos los parámetros considerados adecuados que, aun así, tenían el cerebro isquémico – una situación en la que el cerebro recibe menos oxígeno del que necesita”, afirma Nassif a Agência FAPESP.
La duda llevó al especialista a realizar un estudio clínico en el Hospital 9 de Julho, en la ciudad de São Paulo (Brasil), para evaluar una tecnología brasileña, con apoyo del Programa Investigación Innovadora en Pequeñas Empresas (PIPE, por sus siglas en portugués), de la FAPESP, que analiza la dinámica cerebral y la complacencia intracraneal – la capacidad del cráneo para acomodar un aumento de volumen sin que se produzca un incremento significativo de la PIC. El médico, que se dedica a la investigación y a la atención clínica en el Hospital 9 de Julho y en el Hospital das Clínicas (HC) de la Facultad de Medicina de la Universidad de São Paulo (FM-USP), recopiló datos durante cinco años.
El objetivo era comparar dos modelos de manejo de pacientes neurocríticos: un grupo utilizó únicamente el protocolo de tratamiento con directrices internacionales actualizadas, mientras que el otro lo combinó con la evaluación de la complacencia cerebral y de la dinámica intracraneal. La tecnología que evalúa la complacencia fue desarrollada por la startup brain4care a partir de investigaciones de Sérgio Mascarenhas (1928-2021), pionero de la física aplicada en el país.
El equipo utiliza un sensor no invasivo –asociado a una cinta colocada alrededor de la cabeza– para detectar micromovimientos del hueso del cráneo, vinculados a los latidos del corazón, y transformarlos en una señal que permite monitorear la complacencia y la dinámica intracraneal. Hasta hace poco tiempo, se creía que el cráneo era demasiado rígido como para permitir esta medición.
Monitoreo cerebral
Los pacientes con lesiones neurológicas son monitoreados a partir de diversos indicadores. Uno de los principales es la PIC. Otro parámetro ampliamente utilizado es la PPC –fuerza que impulsa el flujo sanguíneo hacia el cerebro–, obtenida a partir de la diferencia entre la presión arterial media y la PIC.
Estos valores orientan decisiones clínicas en UCI en todo el mundo. Aunque las directrices internacionales recomiendan valores para la PIC y niveles específicos de perfusión cerebral para evitar que el cerebro quede sin una oxigenación adecuada y sufra daños, en la práctica clínica estos parámetros pueden no reflejar con precisión lo que ocurre en el tejido cerebral.
Con la herramienta de brain4care, el equipo identifica la necesidad de intervención incluso antes de que la PIC aumente y puede actuar de inmediato. Se trata de un enfoque completamente distinto de la postura reactiva estándar: intervenir solo después de que el paciente empeora. “Muchas veces, cuando el síntoma aparece, el daño ya es irreversible”, advierte Nassif.
El investigador comparó el análisis de la complacencia cerebral con exámenes tradicionales y con una técnica considerada de referencia en el monitoreo neurológico: la PtiO2, sigla de presión parcial de oxígeno en el tejido cerebral. Este método invasivo requiere la introducción de un sensor milimétrico directamente en el cerebro mediante un pequeño catéter.
Una vez instalado, el dispositivo mide la cantidad de oxígeno en el tejido cerebral y permite evaluar si esa región del cerebro recibe una oxigenación suficiente para mantener sus funciones. “Lo que causa la lesión cerebral es un trastorno de perfusión y, en consecuencia, un suministro inadecuado de oxígeno. Cuando se puede medir esto directamente, se tiene una referencia muy importante”, explica el médico.
Por requerir un procedimiento quirúrgico, sensores de alto costo, equipos específicos y un equipo especializado para su implantación y monitoreo, la PtiO2 suele quedar restringida a centros hospitalarios de alta complejidad. En la realidad brasileña, rara vez está disponible de forma amplia en el SUS (sigla de “Sistema Único de Saúde”, la red nacional de salud pública de Brasil), incluso en hospitales de gran porte, como el HC.
Históricamente, el tratamiento del traumatismo craneoencefálico grave o del accidente cerebrovascular (ACV) se apoya en el monitoreo de la PIC y la PPC. Las directrices internacionales establecen que, si estos parámetros se encuentran dentro de un blanco predeterminado, el paciente está seguro.
La comparación entre los métodos arrojó resultados inesperados: Nassif observó que más del 80 % de los pacientes evaluados presentaban niveles peligrosamente bajos de oxigenación cerebral incluso cuando la PIC y la PPC estaban dentro del rango recomendado por los protocolos internacionales. Esto significa que muchos pacientes pueden estar sufriendo daños cerebrales silenciosos en las UCI.
Esta situación es preocupante porque, en muchos casos, la lesión cerebral se agrava en los minutos, horas o días posteriores al evento neurológico primario – proceso conocido como lesión cerebral secundaria. El objetivo del equipo médico, entonces, no es solo evitar la muerte del paciente: es reducir la probabilidad de secuelas neurológicas graves, que conducen a procedimientos como traqueostomía, sondas de alimentación y a alteraciones cognitivas y funcionales descritas en la literatura médica.
“A veces, el peor desenlace no es la muerte. Es sobrevivir con una secuela grave”, evalúa Nassif. “Nuestro objetivo no es mantener al paciente vivo a cualquier costo: es que sea productivo. No queremos que el resultado sea alguien incapacitado y que no interactúe con su familia.”
El médico recuerda el relato de un colega que lo marcó. Una joven que ingresó en el hospital con una hemorragia cerebral grave causada por un aneurisma permaneció internada en la UCI durante más de 60 días. Cuando regresó a consulta para el seguimiento, el médico que la había acompañado apenas podía creer lo que veía: había retomado su trabajo y no presentaba disfunción neurológica.
Complacencia intracraneal
La tecnología de brain4care desafía interpretaciones clásicas de la fisiología cerebral, como la doctrina de Monro-Kellie, formulada en el siglo XVIII por los médicos escoceses Alexander Monro y George Kellie. Según este principio, el cráneo es un compartimento rígido y el volumen total dentro de la cavidad craneana (compuesto por tejido cerebral, sangre y líquido cefalorraquídeo) permanece constante. Cuando uno de los componentes aumenta, otro debe disminuir para evitar la elevación de la PIC.
Al comparar los datos de la complacencia intracraneal con exámenes como el doppler transcraneal (que mide el flujo sanguíneo cerebral), Nassif observó que el dispositivo de brain4care permite identificar qué presión arterial ofrece la mejor perfusión para cada paciente. Esto posibilita la individualización de la conducta clínica. El cerebro lesionado es tratado a partir de protocolos estáticos y promedios poblacionales, lo que puede ignorar ventanas cruciales de optimización terapéutica y comprometer la recuperación.
La morfología de la onda generada a partir de los datos captados por el sensor de brain4care permite determinar si el cerebro está protegido o en sufrimiento. Nassif cuenta que, con la herramienta, identificó que cada paciente tiene una presión arterial ideal. Lo que es adecuado para un paciente de 70 años con antecedentes de hipertensión puede ser diferente de lo que necesita un joven de 20 años.
Además, la presión arterial puede variar según la gravedad de la lesión e incluso cambiar a lo largo de la evolución del paciente. “No existe un valor fijo adecuado para todos. Es necesario evaluar la necesidad real del individuo en cada momento: un ajuste realizado por la mañana puede causar edema por la noche”, explica Nassif. “Si la presión arterial se mantiene elevada tras la reducción del edema cerebral, por ejemplo, el flujo excesivo de sangre puede provocar o agravar el edema y causar daños adicionales.”
Resultados del estudio clínico
El estudio de Nassif comparó dos grupos de pacientes neurológicos graves: uno tratado con base en las directrices tradicionales y otro acompañado adicionalmente con monitoreo de la complacencia intracraneal. Para reducir posibles sesgos, el análisis incluyó únicamente individuos en estado crítico, en su mayoría en ventilación mecánica y/o con uso de medicamentos vasopresores.
Los resultados, descritos en un artículo publicado en la revista Cost Effectiveness and Resource Allocation, llamaron la atención: los pacientes monitoreados con brain4care presentaron una reducción global de la mortalidad (5,88 % frente a 37,25 % en el grupo que siguió solo el protocolo estándar), un aumento en el porcentaje de pacientes dados de alta hospitalaria con independencia funcional (58,8 % frente a 27,5 % en el grupo control) y una reducción del tiempo de hospitalización. La estancia en la UCI se redujo en promedio 3,7 días y la hospitalaria en 4,14 días; es decir, la adopción de la tecnología libera camas más rápidamente.
Además del aspecto médico, existe un impacto económico. Según estimaciones utilizadas en la investigación, un día de hospitalización de un paciente grave en una UCI neurológica cuesta entre R$ 13 mil y R$ 15 mil. El ahorro por paciente alcanza los R$ 68.800, ya que existe una diferencia significativa en las readmisiones hospitalarias: 12,5 % en el grupo que utilizó el monitoreo de la complacencia intracraneal frente a 38,7 % en el grupo control. El doble de los pacientes monitoreados con brain4care fue dado de alta directamente a su domicilio, sin necesidad de hospital de apoyo ni de cuidados domiciliarios.
Impacto potencial para la salud pública
Las lesiones cerebrales traumáticas se encuentran entre las principales causas de muerte e incapacidad en el mundo. Según la Organización Mundial de la Salud (OMS), alrededor de 50 millones de personas sufren traumatismo craneoencefálico cada año.
En Brasil, datos del Ministerio de Salud indican que este tipo de trauma se encuentra entre las principales causas de hospitalización en adultos jóvenes, a menudo asociado a accidentes de tránsito. Otro grupo relevante incluye a pacientes con accidente cerebrovascular (ACV), segunda principal causa de muerte a nivel global y una de las mayores fuentes de discapacidad permanente.
En este contexto, tecnologías que mejoran el monitoreo cerebral pueden cambiar el destino de miles de pacientes. Otra ventaja de brain4care es que el equipo no requiere cirugía ni la implantación de dispositivos en el cerebro, a diferencia de los sensores intracraneales como la PtiO2. Esto elimina la necesidad de equipos altamente especializados para su implantación y amplía el potencial de uso en hospitales con distintos niveles de infraestructura.
Próximos pasos
El estudio realizado en São Paulo representa un primer paso en la evaluación clínica de la tecnología. Nuevas investigaciones deberán ampliar el número de pacientes e incluir diferentes centros hospitalarios.
Nassif ya considera aplicar la herramienta en otras situaciones clínicas, como en pacientes con choque séptico, la forma más grave de la sepsis. En esta condición, las alteraciones en la perfusión cerebral pueden provocar déficits neurológicos, que afectan negativamente la evolución de los pacientes.
En las UCI, esta es una de las principales causas de muerte. Es común que el equipo se concentre en el monitoreo de los riñones, los pulmones y el corazón, mientras que el cerebro queda en segundo plano. Esto explica por qué muchos sobrevivientes de infecciones graves presentan deterioro funcional neurológico, incluso meses después del alta.
A pesar de las discusiones científicas y de los avances tecnológicos, Nassif resume el objetivo de su propia actuación de forma simple. “Cuando un paciente vuelve a casa y retoma su vida después de una lesión cerebral grave, eso demuestra que el tratamiento valió la pena.”
La tecnología de brain4care sitúa a Brasil en la vanguardia y demuestra que la tecnología de punta no necesita ser necesariamente importada ni prohibitivamente costosa: al prescindir del uso de sensores invasivos desechables de alto costo, la opción resulta mucho más económica. Al captar la pulsación del cerebro a través del hueso del cráneo, la solución monitorea la vida de forma más suave: se sustituyen las perforaciones en el cráneo por datos precisos.
Al concebir el método, Mascarenhas escuchó de colegas que cambiaría la literatura médica si tenía razón. Y la tenía: demostró que el cráneo no es tan rígidamente estático como se pensaba, al reinterpretar los estudios de Monro y Kellie y abrir camino a una medicina personalizada y accesible para pacientes neurocríticos.
El artículo Impact of hemodynamic management guided by intracranial compliance on the outcome of critically ill patients – preliminary results and exploratory economic evaluation puede leerse en la revista Cost Effectiveness and Resource Allocation en link.springer.com/article/10.1186/s12962-026-00721-4.
Republicar
The Agency FAPESP licenses news via Creative Commons (CC-BY-NC-ND) so that they can be republished free of charge and in a simple way by other digital or printed vehicles. Agência FAPESP must be credited as the source of the content being republished and the name of the reporter (if any) must be attributed. Using the HMTL button below allows compliance with these rules, detailed in Digital Republishing Policy FAPESP.





