

En el tejido pulmonar de una persona fallecida tras contraer COVID-19, es posible visualizar inflamasomas activos (puntos) en algunas células, representados por los círculos rojos. El color verde indica fibras de colágeno, en tanto que el azul apunta núcleos de células pulmonares. El color rosa representa a las células epiteliales (imagen: Keyla S. G. de Sá/ FMRP-USP)
Científicos brasileños encontraron señales de la activación de un complejo proteico conocido como inflamasoma, que se encarga de disparar la respuesta inflamatoria que puede lesionar órganos y llevar a la muerte, en células de defensa de pacientes internados a causa de la enfermedad. Estos hallazgos pueden ayudar a encontrar fármacos que interrumpan el proceso
Científicos brasileños encontraron señales de la activación de un complejo proteico conocido como inflamasoma, que se encarga de disparar la respuesta inflamatoria que puede lesionar órganos y llevar a la muerte, en células de defensa de pacientes internados a causa de la enfermedad. Estos hallazgos pueden ayudar a encontrar fármacos que interrumpan el proceso
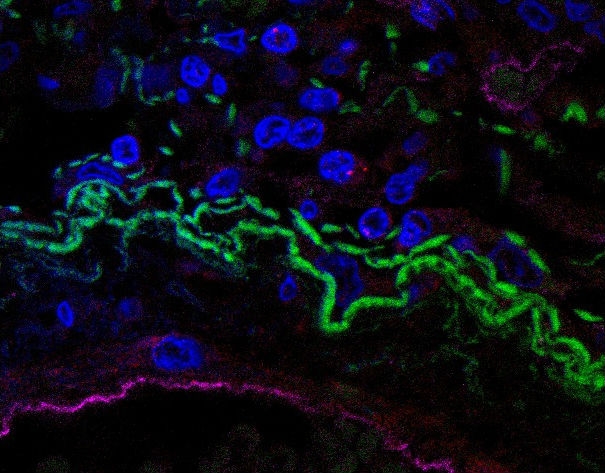
En el tejido pulmonar de una persona fallecida tras contraer COVID-19, es posible visualizar inflamasomas activos (puntos) en algunas células, representados por los círculos rojos. El color verde indica fibras de colágeno, en tanto que el azul apunta núcleos de células pulmonares. El color rosa representa a las células epiteliales (imagen: Keyla S. G. de Sá/ FMRP-USP)
Por Karina Toledo | Agência FAPESP – Científicos de la Universidad de São Paulo (USP), en Brasil, demostraron por primera vez que un mecanismo inmunológico conocido como inflamasoma participa en la activación del proceso inflamatorio que puede causar daños en diversos órganos e incluso llevar a la muerte en pacientes con COVID-19.
Los resultados de esta investigación, realizada con el apoyo de la FAPESP, se dieron a conocer recientemente en el Journal of Experimental Medicine. Según los autores, estos hallazgos cuentan con potencial como para mejorar tanto el pronóstico de la enfermedad –al ayudar a los médicos a identificar tempranamente a los pacientes de alto riesgo– como el tratamiento de los casos graves.
“Ya existen medicamentos aprobados para uso humano con capacidad para inhibir la activación del inflamasoma. Ahora podrán probarse estos fármacos en el contexto de la infección causada por el SARS-CoV-2”, le dice a Agência FAPESP Dario Zamboni, docente de la Facultad de Medicina de Ribeirão Preto (FMRP-USP) y coordinador de la investigación.
Tal como explica el investigador, casi todas las células inmunológicas están equipadas con un complejo proteico conocido como inflamasoma. Cuando una de estas proteínas detecta una señal de peligro (una partícula viral o bacteriana, por ejemplo), se activa esta máquina de defensa. Como resultado de ello, las células entran en un proceso de muerte programada (un tipo de muerte inflamatoria denominado piroptosis) y pasan a liberar en la circulación moléculas de señalización (citoquinas) que atraen hacia la zona a un verdadero ejército de glóbulos blancos. Así es como se pone en marcha una respuesta inflamatoria que, en última instancia, apunta a destruir esa potencial amenaza contra el organismo.
“La respuesta contra diversos patógenos comprende la activación de inflamasoma y, en la mayoría de las ocasiones, esto ayuda a frenar la infección y a proteger al organismo. Pero en algunos pacientes con COVID-19, parece producirse una sobreactivación del sistema de defensa, y ahora estamos intentando entender por qué sucede esto”, comenta Zamboni.
La participación de este mecanismo inmunológico en la inflamación sistémica que caracteriza a la forma grave de COVID-19 es algo que han venido estudiando los científicos de diversos países durante los últimos meses. El grupo de Ribeirão Preto fue el primero que demostró la activación de un tipo específico de inflamasoma como respuesta a la infección provocada por el SARS-CoV-2 en pacientes.
“Es importante hacer hincapié en que existe más de un tipo de inflamasoma: lo que varía es la proteína encargada de mediar la activación del complejo proteico. Nosotros observamos en los pacientes con COVID-19 la presencia del inflamasoma mediado por la proteína NLRP3, uno de los más comunes y mejor estudiados. Pero es posible que otros tipos también participen en la respuesta contra el SARS-CoV-2”, dice Zamboni.
En tres frentes de investigación
Las conclusiones que aparecen en el artículo se basan en tres conjuntos de experimentos. El primer de ellos se realizó con células inmunológicas de donantes sanos a las que se infectó con el nuevo coronavirus en laboratorio. En ese experimento se aplicaron únicamente los leucocitos denominados monocitos.
“Aplicamos una concentración viral considerada baja en el cultivo: aproximadamente un virus por cada célula. Aun así, al cabo de 24 horas murieron un 75% de los monocitos, lo cual revela el potencial destructor del virus”, comenta Zamboni.
La presencia de lactato deshidrogenasa (LDH) en el medio de cultivo les indicó a los investigadores que las células estaban muriendo por piroptosis, toda vez que esa molécula es liberada cuando se rompe la membrana y el contenido intracelular se vierte en la circulación, un fenómeno que caracteriza a la muerte inflamatoria. En tanto, la presencia de las citoquinas IL-18 (interleuquina-18) e IL-1β (interleuquina-1 beta) sugirió que ese “suicidio celular en serie” estaba relacionado con la activación del inflamasoma de NLRP3, cosa que se confirmó mediante microscopía.
“Cuando se activa este tipo de inflamasoma, las proteínas que forman el complejo −normalmente dispersas por el citoplasma– se congregan para formar una estructura denominada punto, que puede observarse en el microscopio. Cuando esto sucede, se activa una enzima llamada caspasa-1, encargada de ‘procesar’ los péptidos precursores de las citoquinas proinflamatorias, tales como IL-18 e IL-1β, dejándolos en su forma ‘madura’ y activa”, según explica el investigador.
El segundo conjunto de experimentos se realizó con muestras clínicas de 124 pacientes internados en el hospital general y escuela (“Hospital de Clínicas”) administrado por la FMRP-USP entre los meses de abril y julio, con cuadros moderados o severos de COVID-19. Los resultados se compararon con datos de personas internadas por otros motivos, que hicieron las veces de control.
Mediante test inmunoenzimáticos (basados en la reacción entre antígenos y anticuerpos) y sondas moleculares, fue posible comprobar que los glóbulos blancos de los pacientes con COVID-19 tenían en promedio cantidades mucho mayores de IL-18 y de la enzima caspasa-1 en su forma activa.
En el microscopio, los científicos observaron que los puntos estaban presentes en mayor cantidad en las células inmunológicas de los infectados con el SARS-CoV-2. Mediante análisis estadísticos, los investigadores descubrieron que cuantas más señales de activación de inflamasoma el paciente exhibía al momento del ingreso al hospital, peor era su evolución clínica y mayor la probabilidad de que se muriera.
El tercero y último grupo de experimentos se realizó con muestras de tejidos pulmonares de cinco personas que murieron después de contraer el SARS-CoV-2, obtenidas durante procedimientos de autopsias mínimamente invasivas. Los análisis revelaron la presencia de leucocitos infectados con el virus y fue posible visualizar la presencia de los puntos característicos del inflamasoma de NLRP3 en el interior de esas células.
Los próximos pasos
Los ensayos realizados hasta el momento contaron con el apoyo de la FAPESP en el marco de un Proyecto Temático y de una Ayuda de Investigación Regular, aportes concedidos a Zamboni, quien también integra el equipo del Centro de Investigaciones en Enfermedades Inflamatorias (CRID), un Centro de Investigación, Innovación y Difusión (CEPID) de la FAPESP con sede en la FMRP-USP.
El grupo compuesto por más de 40 investigadores intenta descubrir ahora si otros tipos de inflamasomas participan en la respuesta al nuevo coronavirus y por qué el patógeno activa tan intensamente este tipo de mecanismo inmunológico.
“Estamos realizando nuevos experimentos en los cuales comparamos la activación del inflamasoma en respuesta al SARS-CoV-2 y a otros virus, como el causante de la gripe H1N1”, comenta Zamboni.
En otro frente, los científicos están probando un fármaco capaz de inhibir el inflamasoma de NLRP3 en pacientes acometidos por la forma grave del COVID-19. Y se han dado a conocer resultados preliminares prometedores en la plataforma medRxiv (lea más en: agencia.fapesp.br/33981).
“Buscamos también otras drogas inhibidoras del inflamasoma de NLRP3 que puedan probarse en un ensayo clínico. A medida que vayamos develando los mecanismos de activación del inflamasoma en el COVID-19, podremos identificar fármacos capaces de hacer que disminuya el proceso inflamatorio en forma más eficiente”, dice Zamboni.
Puede leerse el artículo intitulado Inflammasomes are activated in response to SARS-CoV-2 infection and are associated with COVID-19 severity in patients en el siguiente enlace: rupress.org/jem/article/218/3/e20201707/211560/Inflammasomes-are-activated-in-response-to-SARS?searchresult=1.
Republicar
The Agency FAPESP licenses news via Creative Commons (CC-BY-NC-ND) so that they can be republished free of charge and in a simple way by other digital or printed vehicles. Agência FAPESP must be credited as the source of the content being republished and the name of the reporter (if any) must be attributed. Using the HMTL button below allows compliance with these rules, detailed in Digital Republishing Policy FAPESP.





